En el Instituto de Investigaciones en Materiales (IIM) de la UNAM, la física María Cristina Piña Barba y sus colaboradores desarrollan biomateriales de tercera generación que se insertan en pacientes y ayudan en la regeneración de huesos y tejidos humanos.
Estos proyectos son parte de la medicina regenerativa, que ha pasado de sustituir y reparar con materiales de dos generaciones anteriores, a regenerar y sustituir huesos y tejidos de hígado, piel, vías biliares y urinarias.
Mediante pequeñas estructuras porosas llamadas andamios moleculares, que se producen en laboratorio y son fabricadas a partir de colágeno, hueso de bovino y biopolímeros, Piña Barba y su grupo pueden también reparar o reemplazar (parcial o totalmente) cartílago, válvulas cardiacas y vejiga. Además se han probado en tráquea, hígado y corazón.
Hasta ahora, elaboran “esponjas de colágeno” para sustituir hígado, vías biliares e urinarias, piel y para uso como andamios celulares. Para los de tipo moleculares utilizan la impresión 3D y realizan pruebas en colaboración con los institutos nacionales de Rehabilitación y de Enfermedades Respiratorias, a fin de probarlos en humanos.
La universitaria participó con una conferencia a distancia en el Seminario del Departamento de Física de la Facultad de Ciencias de la Universidad Nacional, donde explicó que la reparación del cuerpo humano tiene dos vías:
La aproximación biónica, que utiliza biomateriales de primera y segunda generación para fabricar prótesis e implantes útiles para todas las especialidades clínicas; y la aproximación de medicina regenerativa, que incluye ingeniería de tejidos y utiliza biomateriales de tercera generación.
La ingeniería de tejidos, también conocida como medicina regenerativa o terapia celular, es la rama de la bioingeniería que emplea la combinación de células, métodos de ciencia e ingeniería de materiales, bioquímica y fisicoquímica para mejorar o reemplazar funciones biológicas, explicó.
En el Laboratorio de Biomateriales del IIM los andamios son diseñados para estar en contacto con tejidos vivos, tomando en cuenta que sus propiedades superficiales son fundamentales para lograr una respuesta positiva.
Por ello, un biomaterial necesita ser biocompatible (el organismo debe aceptarlo), estable químicamente (no debe degradarse con el paso del tiempo), resistente mecánicamente (no debe fracturarse) y no tóxico (no debe dañar otras partes del cuerpo).
En los de tercera generación, comentó Piña Barba, se transitó de utilizar los de tipo inertes para sustitución de tejidos vivos al diseño de bioactivos y biodegradables para la reparación de tejidos. “Así se ha pasado de sustituir a reparar y ahora a regenerar tejidos vivos”.
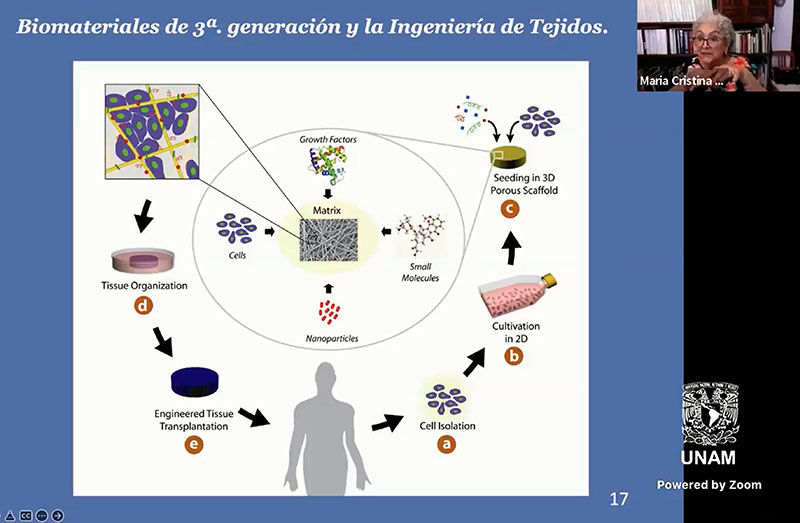
De acuerdo con Piña Barba los andamios moleculares se desarrollan, por ejemplo, de colágeno; en ellos no existe ninguna célula viva, solo la estructura porosa. En el laboratorio se le añaden células del área a regenerar del paciente, factores de crecimiento y medios de cultivo.
Una vez transcurrido el periodo de cultivo -ya con las células de la persona-, estas crecen dentro del biomaterial y se pueden introducir al cuerpo en el área a regenerar. “Lo más sencillo es implantar directamente el andamio con los únicos requisitos de ser biocompatible, poroso, biodegradable o reabsorbible y con unas propiedades mecánicas mínimas”, agregó.
Otra opción es colocarlo en el que previamente se hayan sembrado células del paciente, que es lo que se conoce como ingeniería de tejidos.
La especialista destacó que existen otras dos opciones: implantar el andamio funcionalizado con señales, o en un área del cuerpo donde estén incluidas señales y células.
Estos artefactos tridimensionales deben tener porosidad para permitir la entrada de células, que requiere alojar. Si se implanta directamente in vivo, las células de la persona deben poder entrar y alojarse en sus poros. Y si previamente se hace un sembrado de células in vitro, las progenitoras deberán colonizar el andamio para posteriormente implantarlo, detalló.